Naissance prématurée
Qu’est ce que la prématurité
La prématurité se définit par une naissance avant le terme de 37 semaines d’aménorrhée (soit 8 mois grossesse). Des progrès médicaux récemment accomplis permettent aujourd’hui de pallier à cette prématurité, au moins en partie, et d’en réduire les conséquences. Les recherches se poursuivent pour améliorer encore la prise en charge de ces enfants, de plus en plus nombreux, qui arrivent au monde un peu trop tôt.
Des soins adaptés aux nouveau-nés prématurés hospitalisés sont réalisés par des professionnels formés à l’accompagnement individualisé des familles et les parents sont au coté de leurs bébés pour les aider a bien grandir. Comme tous les enfants, l’enfant aura un suivi pédiatrique mais en raison de sa prématurité ou de sa santé, il aura besoin d’un suivi individualisé. En savoir plus sur « le Suivi des Petits d’OREHANE »
On distingue trois niveaux de prématurité : (INSERM)
• la prématurité moyenne qui correspond à une naissance intervenant entre la 32e et la 36e semaine d’aménorrhée (SA) révolue (7 mois à 8 mois de grossesse),
• la grande prématurité correspondant à une naissance intervenant entre la 28e et la 32e SA (6 mois à 7 mois de grossesse),
• et la très grande prématurité pour les naissances intervenant avant 28 semaines, soit en deçà de 6 mois de grossesse.
Quelques chiffres
En France et dans de nombreux pays développés, le taux de naissances prématurées est en hausse ces dernières années. Chaque année, dans le monde, 15 millions d’enfants naissent prématurément, soit plus d’une naissance sur 10. En France, on compte 55.000 naissances prématurées par an, soit 7,4% des naissances*, environ 150 naissances par jour. Parmi eux, 85% sont des prématurés moyens (32–37 SA), 10% sont des grands prématurés (28–32 SA) et 5% sont des très grands prématurés, nés à moins de 28 SA.
* source rapport DREES, avril 2022
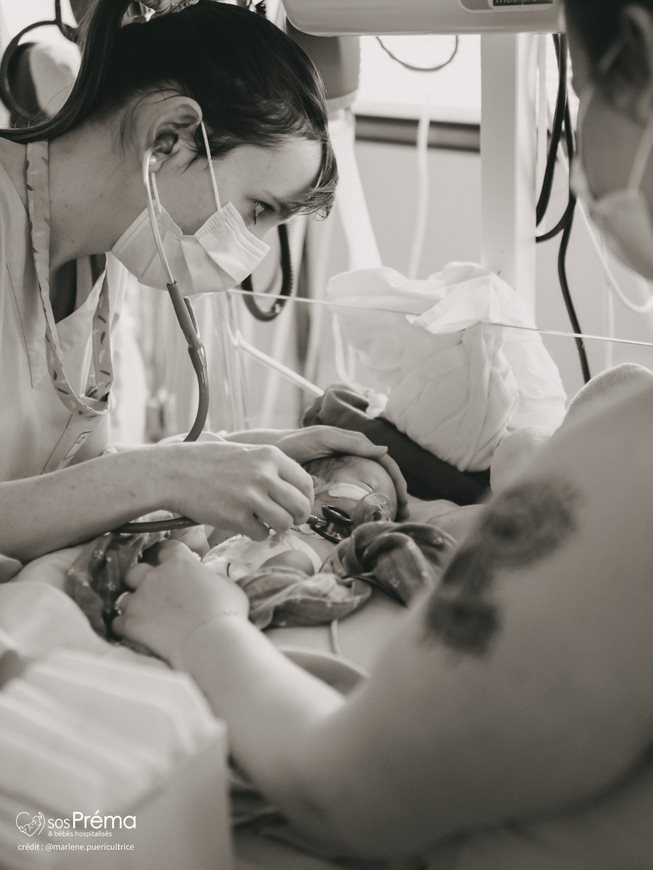
 C’est une approche de soins individualisés, visant à améliorer le développement optimal des nouveau-nés hospitalisés dans les unités néonatales. Elle est basée sur l’observation du comportement des bébés, des interventions spécifiques sur l’environnement, et la reconnaissance des parents comme partenaires de soin.
C’est une approche de soins individualisés, visant à améliorer le développement optimal des nouveau-nés hospitalisés dans les unités néonatales. Elle est basée sur l’observation du comportement des bébés, des interventions spécifiques sur l’environnement, et la reconnaissance des parents comme partenaires de soin.
Véritable philosophie de soins, les Soins De Développement ont trois objectifs précis :
– Comprendre l’ensemble des procédures visant à diminuer les facteurs de stress de l’enfant lié à son environnement
– Favoriser le bien-être du nouveau-né par l’utilisation de techniques spécifiques
– Intégrer les parents dans tous les soins et favoriser leur compréhension du comportement et du développement de leur bébé. Les soins de développement sont basés sur la reconnaissance de la compétence de l’enfant et de sa famille.
« Le nouveau-né prématuré est considéré comme l’acteur principal de son propre développement et ses parents comme ses co régulateurs »
Les établissements des Hauts-de-France participent à l’implantation de la philosophie NIDCAP depuis bientôt 3 ans
En savoir plus sur la formation des Soins de Développement – NIDCAP
La prévention de la douleur chez les nouveau-nés en néonatologie doit être une priorité et l’évaluation de celle-ci doit être recueillie systématiquement. En effet les nouveau-nés n’ont pas la possibilité d’exprimer leur douleur par le langage. Seul leur langage corporel nous permet de reconnaitre et d’évaluer leur douleur.
Comment se fait l’observation ?
Nous pouvons observer, chez le nouveau-né, des changements :
- Comportementaux (pleurs, expression faciale, mouvements du corps, éveil…)
- Physiologiques (fréquence cardiaque, tension artérielle, oxygénation…)
Chez l’enfant on observe deux types de douleur : la douleur aiguë et la douleur chronique. Plusieurs échelles validées scientifiquement existent comme par exemple : l’échelle EDIN (Echelle de la Douleur et d’Inconfort du Nouveau-né) pour les douleurs chroniques et le score DAN (Douleur Aigüe du Nouveau-né) pour les douleurs aigües.
1. Présentation de l’échelle EDIN
L’échelle EDIN a été validée en situation de douleur prolongée chez le nouveau-né prématuré ou à terme jusqu’à 3 mois.
L’échelle EDIN comprend 5 items : visage, corps, sommeil, relation, réconfort. Chaque item est coté de 0 à 3. Le score total obtenu est compris entre 0 et 15.
L’emploi de l’échelle EDIN est réservé à une douleur PROLONGEE. Elle n’est pas adaptée à une douleur aigue telle qu’un soin douloureux isolé.
-> Télécharger le tableau score de l’échelle EDIN
2. Présentation du score DAN :
Le score DAN est réservé à une douleur AIGUE brève telle qu’un geste douloureux chez les nouveau-nés à terme ou prématurés jusque 3 mois. Elle n’est pas adaptée à une douleur prolongée.
Il comprend 3 items (réponses faciales, mouvements des membres et expression vocale de la douleur). Le score total obtenu est compris entre 0 et 10.
-> Télécharger le tableau score DAN
La prise en charge de la douleur chez l’enfant prématuré consiste prioritairement par de la prévention de la douleur provoquée par les soins. Ensuite intervient la prise en charge médicamenteuse quand cela est nécessaire.
Pour être optimale, la prise en charge médicamenteuse doit être résolument associée à deux autres accompagnements :
- La prévention des stimulus nociceptifs liés aux soins, aux actes réalisés et à l’environnement,
- La diminution voire la suppression des conséquences de ces stimulus par l’utilisation de moyens antalgiques non médicamenteux et de mesures de réconfort : Peau à peau, présence des parents…
SOS Préma est la première association Française d’aide et soutien aux familles d’enfant prématuré. Vous êtes parents d’enfants prématurés et souhaitez être soutenu ou accompagnés, rendez-vous sur leur site internet www.sosprema.com ou encore par téléphone au 0800 96 60 60.
